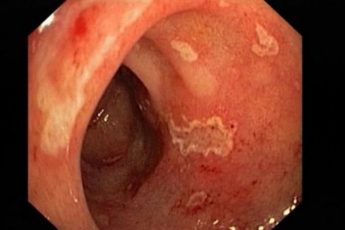
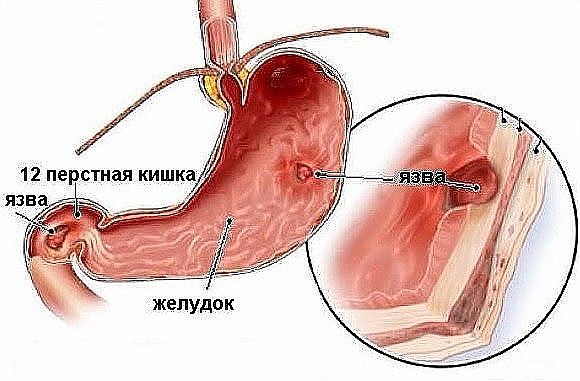
Диета при язве двенадцатиперстной кишки является неотъемлемым элементом лечения при обострении заболевания и частью способа жизни при ремиссии.
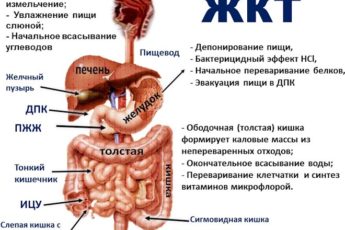
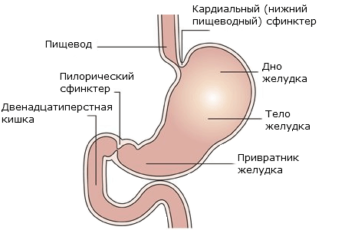
12- пёрстная кишка – часть системы пищеварения в организме, поэтому количество и качество пищи, которая ежедневно поступает в организм становится как причиной патологии, так и средством для нормализации состояния человека.
Диета при язве 12 перстной кишки щадящая, направлена на минимальное раздражение стенок органа, устранение воспалительных очагов и нормализацию выделения желудочного сока, как основного агента агрессии.
Причины появления язвы
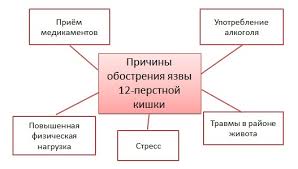
Для больного, вынужденного жить с диагнозом язва 12 перстной кишки важно понимать, что диета и изменение образа жизни не прихоть, а насущная необходимость. Осознание причин, спровоцировавших возникновение заболевания, поможет больному понимать свое состояние и необходимость придерживаться рекомендованной врачом диеты. Основные причины развития язвы ДПК делятся на внешние и внутренние. К эндогенным причинам относятся:
- гормональные нарушения, провоцирующие повышенную секрецию желудочного сока или уменьшение выделения защитной слизи,
- патологии печени и желчных путей,
- генетическая склонность к заболеванию.

К внешним (экзогенным) факторам относятся:
- различные нарушения в питании – острая, холодная, горячая пища, диеты или длительное голодание,
- воздействие бактерии Хеликобактер Пилори,
- нарушение режима приема пищи,
- хронические инфекции,
- сильное психологическое или умственное переутомление,
- длительные стрессы,
- низкое качество продуктов питания (в них содержится высокое содержание пестицидов, нитратов, и прочих искусственных соединений, раздражающе влияющих на слизистую органа),
- системные заболевания и длительный прием некоторых лекарственных препаратов,
- алкоголизм, пристрастие к никотину.
Обычно появление язвы провоцируется не одной, а несколькими причинами, в большинстве случаев одной из них обязательно бывает Хеликобактер Пилори. Зараженность ею россиян и граждан постсоветских стран достигает 90%.
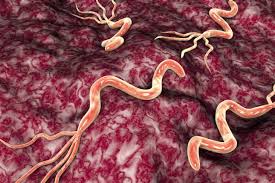
Активизация бактерии происходит во время резкого снижения иммунитета, которое провоцируется: пристрастием к алкоголю, перенесенными болезнями, пережитым стрессом, нарушениями в питании. Резкое увеличение численности бактерий повышает количество выделяемого токсина, который повреждает клетки и капилляры в стенках слизистых, провоцирует воспаление.
Диета как часть лечения
Схема лечения язвы ДПК включает в себя, помимо приема медикаментов:
- отказ от курения и алкоголя,
- устранение стрессов и нервного перенапряжения,
- постоянное применение щадящего режима питания.
Коррекция питания производится под руководством лечащего врача, назначенная диета должна учитывать сопутствующие заболевания. Питание больного язвой 12 – перстной кишки должно:
- покрывать энергетические потребности больного,
- быть сбалансированным по составляющим и содержать все необходимые для организма элементы,
- быть щадящим механически, термически и химически.
Важным для правильного функционирования организма больного является поддержание водного баланса в организме. Щадящий характер питания предусматривает, что:
- пища, которая поступает в организм, должна быть максимально измельченной, без твердых частиц, полужидкой или жидкой консистенции,
- блюда и напитки, которые употребляет больной, должны быть теплыми, горячая и холодная пища запрещена,
- потребляемые продукты и блюда не должны провоцировать чрезмерную желудочную активность и выделение пищеварительных соков, содержать кислоты и пряности.
Состав блюд и рацион больного зависит от стадии протекания болезни. В период обострения диета наиболее жесткая и выбор блюд ограничен. По мере улучшения состояния больного рацион питания расширяется, увеличивается список блюд. В период ремиссии диета наименее жесткая и практически не отличается от рациона здорового человека.
Современное питание при язве 12 перстной кишки более демократично и содержит меньше ограничений, чем в конце 20-го века. Это объясняется накоплением большого количества клинической информации и более глубокого понимания процессов, которые вызывают заболевание.
До начала текущего века врачи использовали для построения схем лечебного питания систему, разработанную советскими врачами. В ее основе 15 диет (столов), которые применялись для лечения основных заболеваний. Диеты:
- № 1-5 были созданы для лечения болезней пищеварения,
- № 6 – для больных с нарушенным метаболизмом,
- № 7 – использовалась для почечных больных,
- №15 – для питания в период ремиссии пациентов с болезнями пищеварительного тракта.
Сейчас эта система реорганизована в 5 диет, которые адаптированы для основных групп патологий.
При язве ДПК назначаются столы:
- 1а при обострении заболевания на фоне повышенной кислотности,
- 1б при лечении патологии, как закрепляющая эффект, назначается после предыдущей,
- 2 при лечении патологий на фоне пониженной секреции желудочного сока,
- 15 для построения основного типа питания при длительных ремиссиях.
Соблюдение питьевого режима – важная часть схем питания. Большую часть выпиваемой жидкости должна составлять чистая питьевая вода комнатной температуры. Если вода бутилированная, то газа в ней быть не должно.
Лечебные минеральные воды, которые употребляет больной язвой ДПК, могут оказать негативное влияние на самочувствие. Для этого нужно выбирать правильно тип воды. В период относительной стабилизации состояния можно пить:
- Боржоми,
- Славяновскую,
- Ессентуки 4.
Количество выпиваемой воды не должно превышать 3 стаканов утром в обед и вечером. Вода должна быть комнатной температуры. Пить следует медленными глотками. Нельзя употреблять минеральные воды с сильной минерализацией. При индивидуальной непереносимости минеральных вод и появления изжоги, расстройства кишечника, болей прием воды нужно прекратить.
Особенности диеты при патологии
Ограничения в питании – жизненная необходимость для больного язвой двенадцатиперстной кишки. Иногда пищевые ограничения могут спровоцировать нервную раздражительность и депрессию, близким больного и врачам нужно знать положительные и отрицательные стороны схемы питания по показанным диетам.
Положительные стороны:
- нормализуются функции ЖКТ,
- блокируются изжога и болевой симптом,
- слизистая работает в комфортном режиме, не травмируется частицами пищи и едким содержимым, рацион строится на доступных на протяжении всего года продуктах,
- стоимость питания по этой диете не требует больших средств, вполне доступно для россиян среднего достатка.
Отрицательные:
- приготовление блюд должно проводиться человеком, имеющим кулинарные навыки,
- питание в период обострения болезни (столы № 1 а, б) должно сопровождаться снижением физической активности или постельным режимом.
В период реабилитации и ремиссии для снятия психологического напряжения (после обязательной консультации с врачом) можно применять принцип «зигзага» , на короткое время позволяются краткие, разумные отступления от диеты. После этого больной опять переходит на предписанную диету.
Запрещенные и разрешенные продукты
Диеты при заболеваниях органов пищеварения строятся по принципу разграничения на запрещенные и разрешенные продукты. Из меню выводятся продукты, длительно задерживающиеся в желудке, вызывающие метеоризм, выводится соль. Полностью исключаются из меню:

- крепкие мясные, рыбные отвары,
- грибы всех видов, при любых способах приготовления,
- соленые и квашеные продукты,
- сало, жирное мясо,
- жирные сорта рыбы,
- икра всех видов,
- колбасы, копченые мясо и рыба,
- консервы всех видов,
- кисломолочные продукты с острым вкусом (кефир),
- молоко высокой жирности, кисломолочные продукты и сыры,
- пшенная крупа,
- вареные яйца,
- бобовые, капусту, редьку и редиску,
- овощи кислого и острого вкуса (помидоры, лук, чеснок, щавель, шпинат, ревень),
- кислые фрукты,
- острые покупные соусы с уксусом, хреном и горчицей,
- орехи,
- кофе, чай и какао,
- сладкие и несладкие газированные напитки,
- сахар и его заменители,
- сладкая свежая дрожжевая выпечка,
- шоколад и его заменители,
- хлеб из ржаной муки и с ее добавлением
Исключаться из рациона могут разрешенные продукты, на которые у больного проявляется индивидуальная реакция.

Разрешены к употреблению:
- черствый белый хлеб и сухарики без сахара или соли,
- сухое (затяжное) печенье и несладкая выпечка из пресного теста с начинкой из нежирного мяса, рыбы, разрешенных фруктов или овощей,
- бисквиты с малым количеством сахара,
- овощные супы, в период ремиссии – супы на разведенном вторичном бульоне из птицы или телятины,
- первые блюда из круп,
- молочные блюда на разведенном молоке (каши, супы),
- мясные паровые блюда (суфле, тефтели, фрикадельки) из телятины и птицы, кролика (без кожи, жилок и хрящей),
- блюда из рыбного нежирного фарша,
- нежирный перетертый творог, кисломолочные продукты мягкого вкуса,
- яйца в паровом омлете или всмятку,
- каши (размазни) рисовую, гречневую, овсяную (геркулесовые хлопья), манную,
- фруктовое и ягодное пюре, отварные или запеченные яблоки и груши,
- сладости на основании ягод и фруктов (пастила, зефир, мармелад, варенья, джемы,
- компоты с медом (можно из сухофруктов), кисели,
- травяные чаи или разведенное какао,
- очищенное растительное масло как добавку в уже готовые блюда,
- качественное сливочное масло как добавка,
- соусы на основе молока.
Список разрешенных блюд достаточно обширен для того, чтобы больной не чувствовал существенного дискомфорта. Ключевым в этой ситуации становятся кулинарные навыки.
Диета при обострении
В первые 14 дней после обострения язвы применяется диета № 1а. В список разрешенных блюд включаются:

- протертые супы из круп, манной или овсяной, рисовой, гречневой,
- разварные каши с добавлением молока (кроме пшенной),
- паровые омлеты и яйца всмятку,
- творожники на пару,
- мясные и рыбные паровые суфле, для которых используется мясо без жилок, кожи из хрящей,
- сладкие кисели из ягод и фруктов,
- сливочное и растительное масло в ограниченном количестве как добавка в блюда.
Принципы приготовления блюд при обострении болезни:
- пища подается теплой,
- питание осуществляется каждые 2,5 часа строго по графику, последний прием пищи – стакан разрешенного напитка,
- общее количество соли в рационе – 1 чайная ложка,
- калорийность рациона – 3000 Ккал,
- соотношение полезных элементов – белков и жиров по 100 г., углеводов – 200 г.,
- в приготовлении блюд допускается варка, тушение, запекание без корочки.
После наступления стойкого улучшения применяется диета №1б. Ее устанавливают на последующие 10-12 дней. В меню дополнительно включаются:
- сухарики из белого хлеба,
- супов на вторичном разбавленном бульоне,
- молочные супы,
- затяжное печенье.
На последующие 20 дней устанавливают диету №1. Рацион больного расширяется за счет:

- черствого белого хлеба и выпечки с несладкой или ягодной начинкой,
- печенья или подсушенного бисквита,
- овощного пюре и протертых супов из овощей,
- мелких макарон и вермишели,
- протертого свежего нежирного творога,
- творожной запеканки,
- свежих сладких фруктов и ягод без кожи и мелких косточек внутри,
- разведенных водой фруктовых соков,
- листовой зелени,
- нежирного мяса куском.
Кулинарная обработка продуктов остается прежней. Соль доводится до количества 2 чайных ложек, увеличивается количество разрешенной пищи (до 3 килограммов пищевой массы). Количество белков и жиров в рационе – по 100 г., углеводов 400 г.

Как и ранее, из рациона исключаются:
- острые приправы,
- алкоголь,
- сигареты,
- крепкие кофе и чай,
- кислые фрукты и ягоды,
- овощи, которые провоцирую повышенную перистальтику.

Больному не разрешаются большие порции пищи за раз, разрешается съедать не более чем 200 г пищи за один прием.
Питание при язве луковицы ДПК
При патологии назначается стол № 1. При обострении 1-2 дня рекомендуется воздержание от пищи. Затем на 10-12 дней назначается диета 1а. При улучшении состояния врач назначает переход на стол 1б. Разрешаются лечебные и столовые минеральные воды по предварительному согласованию с врачом. Если у больного негативная реакция на молоко и блюда из него (изжога) – их устраняют из рациона.
Питание при прободной язве
Стол при заболевании в острой форме очень ограничен и содержит слизистые супы и полужидкие каши. В дальнейшем питание строится на тех же принципах: диета 1А, затем 1Б. После улучшения состояния и заживления слизистой – переход на постоянную диету №1 на срок не менее 12 месяцев. Количество жидкости не должно превышать 2 литров, калорийность рациона – 3 тыс. Ккал. Полезно включать в меню травяные чаи из ромашки и шиповника.
Больному язвой 12- перстной кишки нужно помнить, что его питание – полноценное и здоровое. Из предложенных продуктов можно приготовить большое количество всевозможных блюд. Небольшие послабления в диете должны быть разовыми (категорически исключаются алкоголь, острые блюда и крепкий кофе), после этого больной снова возвращается к привычному питанию.