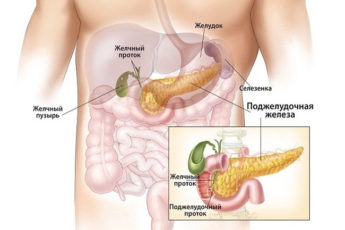
Раньше такое явление, как детский панкреатит, встречалось не так уж часто. На сегодняшний день данное заболевание нередко встречается у детей, что имеет связь с увеличением числа продуктов, состоящих из консервантов, ароматизаторов.
Именно такой состав имеют «вкусняшки», так любимые детьми. Наша статья расскажет о том, почему возникает реактивный панкреатит у детей, каковы его причины, симптомы, как проходит его лечение.

Факторы развития панкреатита
Реактивный панкреатит у ребенка имеет следующие причины развития:
- У детей организм более чувствителен к негативным изменениям, происходящим в организме. У малышей, в отличие от взрослого населения, поджелудочная железа ярко реагирует на любое воспалительное и инфекционное заболевание.
- Слишком частое употребление вредной пищи провоцирует повышенную выработку патологических ферментов.
- Дети более восприимчивы к нарушению пищевого режима, большие перерывы между приемом пищи могут вызвать развитие реактивного панкреатита.
- Врожденные патологии пищеварительного тракта нередко вызывают воспаление поджелудочной железы.
- Аллергическая реакция на продукты питания может вызвать ответ воспалением этого органа.
- Некоторые лекарственные препараты могут служить причиной развития реактивного панкреатита, чаще всего это: антибиотики, Фуросемид, Метронидазол.
- Врожденная патология пищеварительного тракта.
- Заражение гельминтами. Железа нередко воспаляется в результате закупорки протока глистами, вследствие чего возникает застой желудочного сока.
- Травмирование органа приводит к развитию воспаления.
- ОРВИ, грипп, частые простудные заболевания вызывают ответ поджелудочной железы.
- Эмоциональные перегрузки приводят к развитию реактивного панкреатита.
Симптоматика заболевания
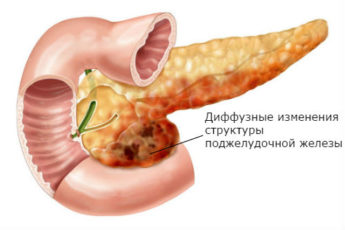
Панкреатит является воспалительным процессом поджелудочной железы, который может иметь как острую, так и хроническую форму. Реактивный панкреатит у детей отличается от основного заболевания тем, что во время спазма протоков пищеварительные ферменты не проникают в желудок и начинают перерабатывать поджелудочную железу изнутри. На фоне данного процесса происходит воспаление.
Общей симптоматикой является боль, которая локализуется около пупка, со временем опоясывающая спину. Реактивный панкреатит у детей нередко влечет за собой следующие симптомы:
- изменение на желтоватый цвет кожного покрова,
- окрашивание мочи в темный цвет,
- обесцвеченный кал,
- после рвоты у ребенка не происходит облегчения,
- повышение температуры,
- детки жалуются на боль в животе, которая отдает в спину,
- ребенок принимает вынужденное положение, при котором наступает облегчение: в сидячем положении с подтянутыми ножками к животику.
Если у малышей первого года жизни наблюдается данное заболевание, то они, как правило, очень беспокойны, постоянно плачут, в том числе и при кормлении, во время сна.
Диагностические методы обследования
При вышеперечисленных симптомах, родители должны немедленно обратиться за врачебной помощью. Врач, при подозрении на реактивный панкреатит у детей, выслушав симптомы и, перед тем как назначить лечение, рекомендует необходимую диагностику, которая включает в себя:
- Общий анализ крови позволит определить наличие воспалительного процесса.
- Кровь на биохимию позволяет определить уровень пищеварительных ферментов, вырабатываемых поджелудочной железой.
- УЗИ органов брюшной полости позволяет определить имеется ли увеличение органа.
Лечение реактивного панкреатита
Терапия заболевания проходит стационарно при помощи консервативных методов. Хирургическое лечение реактивного панкреатита у детей может потребоваться из-за возникновения риска перехода патологии в панкреонекроз. Терапия заболевания заключается в устранении причины, вызвавшей данный недуг.
Для ликвидации воспалительного процесса, циркуляции в органе малышу назначают постельный режим и полную отмену питания на сутки.
В течение этого времени его отпаивают минеральной водой, назначается специальная диета, рекомендован диетический стол № 5, и следующие лекарственные средства:
- Для снижения боли прописывают спазмолитики, например, Но-шпу, Спазмалгон, Платифиллин.
- Чтобы уменьшить интоксикацию организма, ребенку вводят раствор глюкозы, Реосорбилакт, плазму.
- Антиферментным препаратом является Апротинин.
- Для улучшения микроциркуляции поджелудочной железы назначают Трентал, Курантил.
- Для понижения желудочной секреции – Фамотидин.
- Антисекреторные препараты – Даралгин, Пирензепин.
- Когда ребенку будет разрешено питание, то одновременно подключают пищеварительные ферменты, например, Мезим Форте, Панкреатин.
- Бывают случаи, что требуется прием антигистаминных средств, антибиотиков, гормональных препаратов.
- Для регуляции секреторного оттока назначают Тримедат, Дюспаталин.
Рекомендации по приему пищи
Врачи при этом заболевании рекомендуют придерживаться следующих принципов, благодаря которым назначается диета:
- Принимать пищу нужно как можно чаще и мелкими порциями, не менее 6 раз за день. Данный принцип снижает нагрузку на орган и не дает возможности накапливания желудочного сока.
- Употреблять нужно только теплую пищу, приготовленную на пару. Детям первое время желательно кушать протертые овощные блюда.
- При выборе блюд необходимо отдавать предпочтение пище, богатой белками, углеводы же необходимо снизить до минимума,
- Желчегонные продукты на первых порах следует исключить.
Диета разрешает следующие продукты:
- овощные, макаронные, крупяные супы,
- белые сухарики, печенье несладких сортов,
- птица, мясо, рыба нежирных сортов,
- кисломолочные продукты,
- каши: овсяная, рисовая, гречневая, манная,
- овощи, приготовленные на пару,
- яичный омлет только с использованием белка,
- сладкие сорта фруктов и ягод,
- отвар шиповника, компот, ягодное желе.
К запрещенным блюдам относятся:
- свежая сдоба,
- газированная вода,
- какао,
- шоколад,
- колбасы,
- копченные продукты,
- насыщенные бульоны из мяса, рыбы, грибов,
- каши из кукурузы, перловки,
- редька, редис, грибы, бобовые,
- бананы, виноград,
- варенье,
- мороженое.
Профилактика недуга у детей
Для того чтобы у ребенка не возникло данное заболевание, необходимо прислушиваться к рекомендациям врача по обеспечению питания, поскольку именно этот аспект играет решающую роль в развитии панкреатита.
При переводе детей на общий стол следует руководствоваться возрастными ограничениями, организовывать питание исходя из возраста и потребностей детей.
Необходимо заниматься профилактикой инфекционных заболеваний, принимать витаминные препараты, проводить закаливания организма, поскольку частая заболеваемость приводит к ослаблению иммунитета.
Не стоит заниматься самолечением, так как неконтролируемый прием лекарственных средств приводит к ухудшению работы пищеварительного тракта.
Народные методы
Неплохо себя зарекомендовали в лечении реактивного панкреатита народные методы. Однако необходимо понимать, что данные способы можно употреблять исключительно в комплексе с основной терапией и только после консультации с лечащим врачом.
Наиболее результативными и безопасными являются следующие проверенные временем рецепты:
- масло шиповника рекомендуется принимать ежедневно по 1 ст. л. на протяжении 2 недель. Через 2 месяца можно повторить терапевтический курс,
- свежеприготовленный сок картофеля улучшает функционирование пищеварительного тракта. Детям следует принимать по 1 ст. л. трижды на протяжении 10 дней,
- дважды в день можно употреблять мятный чай, послащенный медом.
Такое заболевание, как реактивный панкреатит, является довольно непростым состоянием, при обнаружении которого необходимо лечиться как можно скорей. При выполнении всех рекомендаций врача и нормализации питания можно забыть на долгие годы о данном недуге.